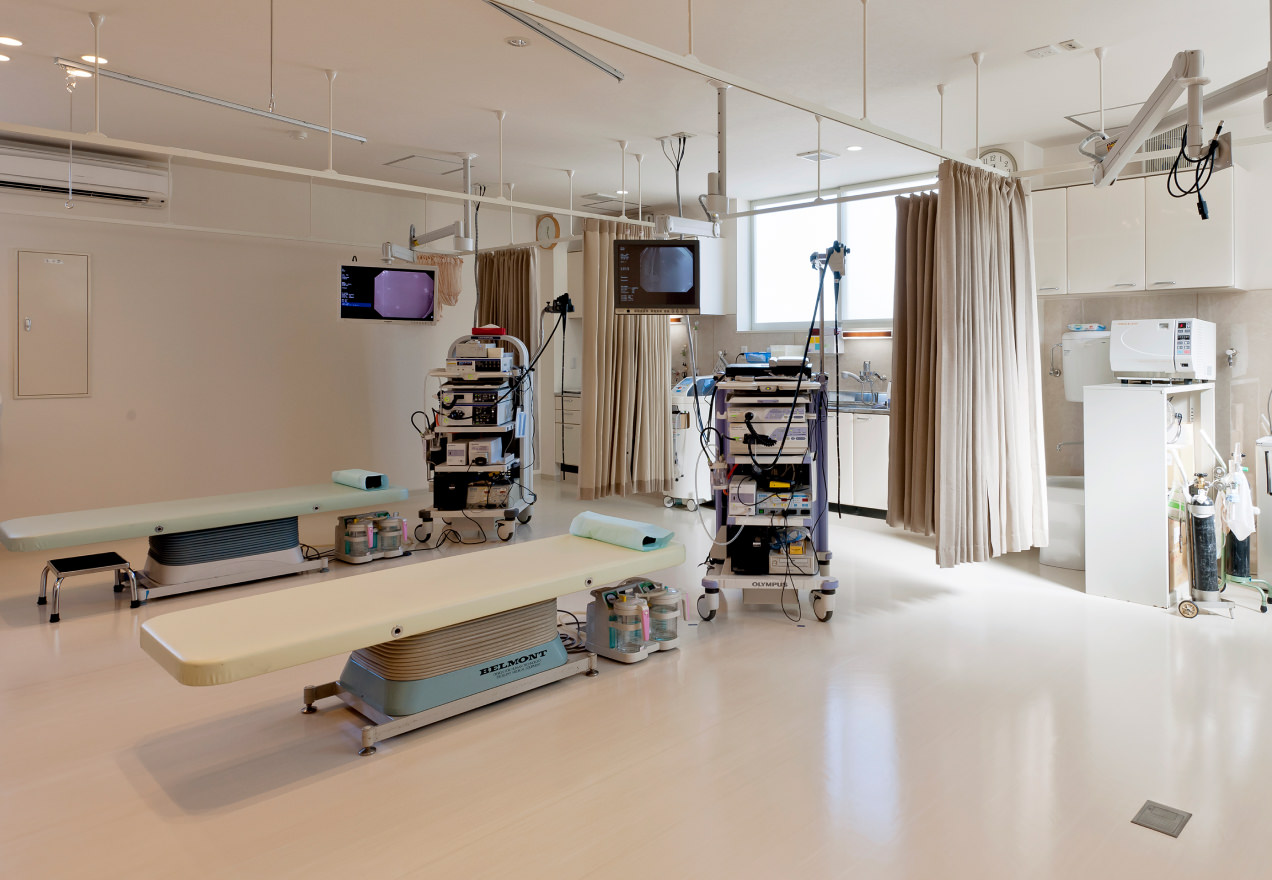
Our Policy
私たちは、
患者さまの苦痛を抑えた
「やさしい内視鏡」を
目指しております。


当院が多くの患者さまに 選ばれる理由
- Point 01年間検査12,000件、
手術4,000件を誇る実績 - Point 02鎮静剤を用いて、
苦痛を最小限に抑えた内視鏡検査 - Point 03全結腸色素内視鏡による、
高い大腸線種発見率 - Point 04専門性の高い医師陣による
高精度な内視鏡検査 - Point 05同日にできる胃・大腸カメラ検査、
大腸ポリープ切除


最先端の内視鏡検査を提供するため、
当院では院外活動を積極的におこなっております。
Information クリニック情報
詳しくはこちら診療時間 Consultation hour
アクセス Access
小田急線 成城学園前駅
北口より徒歩3分
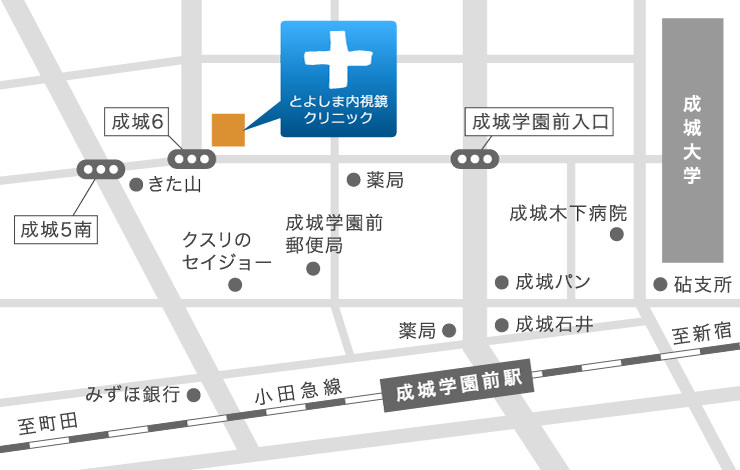
〒157-0066 世田谷区成城6-17-5
※内視鏡検査を希望される方は、
安全のためお車での来院はご遠慮ください。
ご来院の前に必ずお読み下さい Notes
日曜・祝日診療について
近日の診療予定日:2024年
4月28日(日) 5月26日(日) 6月9日(日)
受付:完全予約制 午前8時30分~午後3時00分 予約が埋まりやすい傾向があるため、ご希望の方はお早めにご連絡下さいませ。
ゴールデンウィークのお知らせ
2024年 5月3日(金)・5月4日(土)・
5月6日(月)上記日程で診療致します。
予約が埋まりやすい傾向があるため、
ご希望の方はお早めにご連絡下さいませ。
Web問診・Web承諾書導入のお知らせ
問診票・同意書をご自宅で記入していただけるよう『待ち時間短縮Web問診』システムを開始しました。
事前にWeb手続きをしていただくことで、前もってお身体の状況を把握できること、また情報の伝え忘れ等を防ぐことも期待できます。ぜひ『待ち時間短縮Web問診』のご利用、ご協力ください。※当院にて内容をご確認、ご登録いただく場合はその分滞在のお時間が長くなります。
内視鏡検査に関するお知らせ
- 【院長担当の内視鏡検査に関しまして】
2023年1月より、院長施行による胃内視鏡検査は原則お受けしておりません。 - 【当日の内視鏡予約に関しまして】
お食事を召し上がられてない場合、予約の状況により当日の緊急の胃内視鏡検査ができる場合がございます。ご診察の上、医師の判断によりお受けできない場合もございますのでご了承ください。
ご来院の前に必ずお電話にてご確認ください。
Endoscopy 内視鏡検査の
ご案内
当院では、鎮静剤を使用した苦痛の少ない内視鏡検査が可能です。
腺腫発見率・胃がん発見率も高く、定期的な院外活動による意識・情報の共有化で、内視鏡の精度管理を徹底しております。
また大腸内視鏡検査ではストレスを少なく受診いただけるよう、下剤を複数種類ご用意しております。
お気軽にご相談ください。


Please contact us 疾患の予防や、
検査時のお悩みに関する
ご相談も受け付けております。
胃がんや大腸がんは、生活習慣を改善するだけでも予防につながります。さらに、正確に内視鏡検査を施行するためには、しっかりとした事前の準備が必要です。
このように、疾患や検査の詳しいご相談も受け付けておりますので、お気軽にご相談ください。
内視鏡検査の
精度が高い7つの理由

01 Achievements 年間検査12,000件、
手術4,000件を誇る
内視鏡検査・手術実績
当院の胃・大腸内視鏡検査件数は年間12,000件、大腸内視鏡手術(大腸ポリープ切除)は年間4,000件と、多くの患者さまに受診いただいております。
安心安全な検査や治療を提供してまいりますので、お気軽にご相談ください。
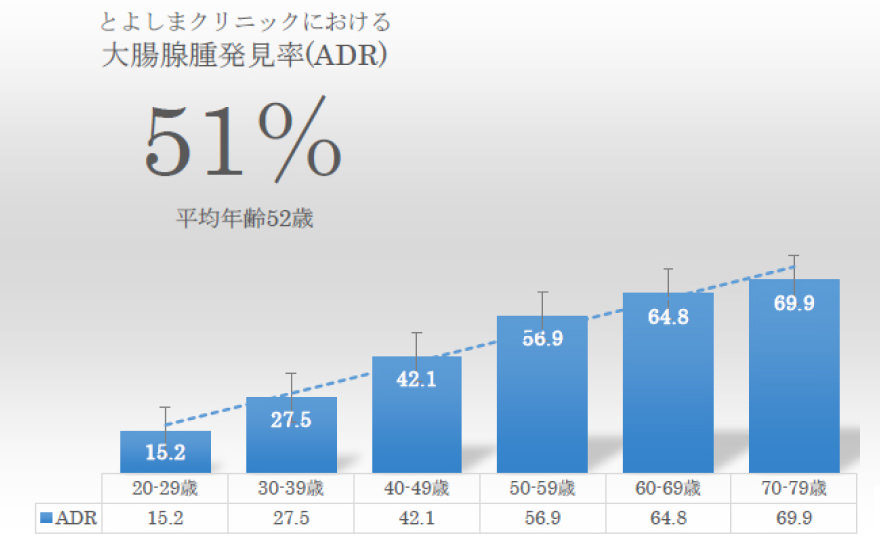
02 Early Prevention 大腸線種発見率(ADR)の
高い内視鏡検査で
大腸がんを早期予防
大腸内視鏡検査時の大腸腺腫発見率(ADR)は全体で51.2%と、平均年齢が52歳と低い割に最高のグループに属すため、大腸腺腫発見率(ADR)の高い医師が大腸がんを多く予防していることが証明されております。
詳しくはこちら
03 Discover Everything 「全結腸色素内視鏡」で
微小な病変をくまなく発見
当院では長きにわたり、全結腸色素内視鏡を行っております。大腸全体に色素を散布し、粘膜の凹凸を明瞭化させることで微小病変を発見することができるため、がんの早期発見に有用な検査といえます。
詳しくはこちら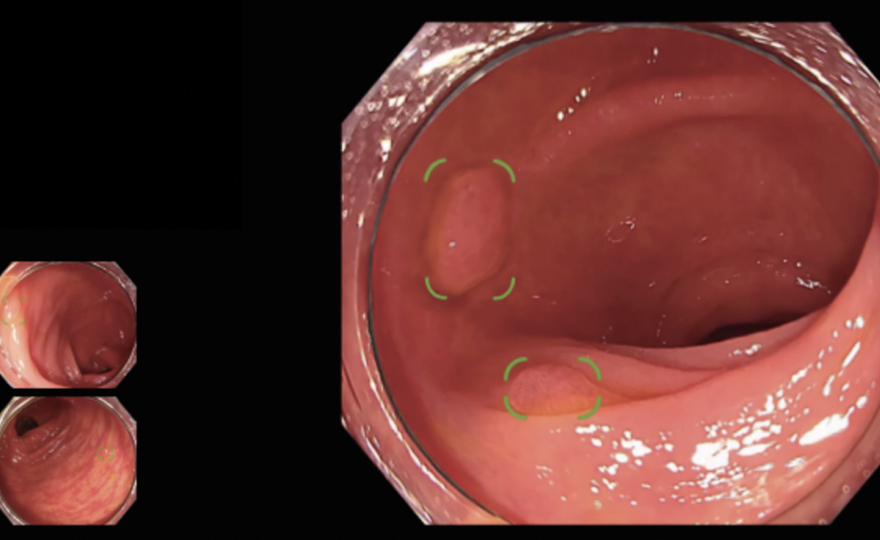
04 Eirl AI内視鏡システム
「EIRL」導入で、
大腸腺腫(ポリープ)を
早期発見
当院では、大腸腺腫(ポリープ)を検出する最先端の内視鏡AIシステム、「EIRL Colon Polyp」を導入いたしました。
AIが内視鏡映像を解析し、異常がある部位やポリープを瞬時に検出できるため、これまで以上に精度の高い検査で病変の早期発見が可能となります。

05 Expertise 専門性の高い医師陣による
高精度な内視鏡検査と
豊富な連携病院
当院では院長を始め、消化器専門の医師が全ての検査・手術を担当し、腺腫発見率の高い、精度の高いやさしい内視鏡検査を目指しております。2008年に日本消化器内視鏡学会の指導施設に認定されました。
連携病院について
06 Latest Inspection Machine 最新鋭の検査機、
オリンパス製 EVIS X1導入
衛生管理も徹底
最新の内視鏡検査機器を導入することで、高精度な検査を実現しています。さらに、徹底した衛生管理にも余念がありません。各検査ごとに内視鏡検査機器を適切な方法により消毒を行っております。
詳しくはこちら
07 Extra-hospital activities 積極的な院外活動で
最先端の内視鏡検査を
当院では定期的に医師会・勉強会・講演会を行っております。
スタッフの意識・情報を共有することで、内視鏡の精度管理を徹底しております。
内視鏡検査の
苦痛が少なく
やさしい6つの理由

08 Minimize Pain 鎮静剤を用いた
内視鏡検査で
苦痛を最小限に
胃・大腸内視鏡検査時に少量の麻酔薬(鎮静剤)を注射し、眠っている間に検査を受けることができます。麻酔薬は患者様のご年齢、体重、安定剤の服用歴、前回検査時の麻酔投与量などから、麻酔方法を決定します。
詳しくはこちら
09 Oral or Nasal 胃カメラ検査では
経鼻か経口かの選択が可能
経鼻(鼻から)の胃カメラ検査は、経口(口から)に比べて苦痛が少なく、薬による副作用も最小限に抑えることができます。
両方の検査を受けた人の約9割が、次回も鼻からの胃カメラを希望するという報告があります。

10 Same Day Inspection 胃カメラ・大腸カメラの
同日検査が可能
医師の診察で可能と判断した場合に限り、胃・大腸カメラ検査を同じ日に受けることができます。
患者さまの通院回数が削減され、身体への負担も軽減できますので、ご希望の方はご相談ください。
11 Polyp Removal 検査時にその場で行える
ポリープ切除
ピロリ菌の検査・除菌も
前がん病変のポリープは、検査時に内視鏡スコープでそのまま切除します。
さらに当院では年間300件以上のピロリ菌除菌治療を行っておりますので、がんを早期に予防することができます。

12 Recovery リカバリーベッドを
10台完備
鎮静剤が抜けるまで
お休みいただけます
鎮静剤を使用する内視鏡検査を行った場合には、鎮静剤が抜けるまでリカバリーの上で横になりながらゆっくりお休みいただけます。
院内紹介
13 Good Access アクセス良好
成城学園前駅北口から
徒歩3分
小田急線の成城学園前駅北口から徒歩3分の場所にあるため、電車でもすぐにご来院いただけます。
※内視鏡検査を希望される方は、安全のため、お車での来院はご遠慮ください。



Greeting ご挨拶
「やさしい内視鏡」を
ひとりでも多くの方へ

胃がんや大腸がんの治療に外科医として携わっていた時期に、病気は早期発見して治療することが大切であると私は痛切に感じました。それには内視鏡が必要であります。そこで、内視鏡をライフワークとすることを決心いたしました。
私どもにできることとして、最先端の内視鏡技術を駆使し、胃がんや大腸がん、食道がんを無症状の段階で早期に発見する。大腸ポリープをがん化する前に切除し、大腸がんを予防する。また、本来、大変苦しい胃・大腸内視鏡検査を少しでも苦痛なく楽に受けていただく。
そのような「やさしい内視鏡」を一人でも多くの方に受けていただきたいと、平成14年、世田谷区成城にとよしま内視鏡クリニック(旧とよしまクリニック)を開院いたしました。お陰様で、平成29年2月に開院15周年を迎える事ができました。
未熟なところもございますので、今後も研鑽を積み、専門性の高い良質な内視鏡を提供し、内視鏡診療の進歩に貢献して参りたいと存じます。宜しくお願い申し上げます。
院長豊島 治



Recruit わたしたちと一緒に働きませんか?
内視鏡に特化した
精度が高く「やさしい」
内視鏡クリニック
お一人でも多くの患者さまに「精度の高い内視鏡検査」を受けていただくことを目標に、クリニックを作り上げていきませんか?
とよしま内視鏡クリニックでは、一緒に働く仲間を募集しています。
Contact お問い合わせ
電話

受付時間
平日 8:30 - 18:00 / 土 8:30 - 16:30
Web予約

24時間いつでも
ご予約を受け付けています
Web問診

ご来院前に事前に問診をご記入いただきますと受付がスムーズとなりますので、是非ご協力ください。